学会報告とアフリカでの側弯症手術
本日まで、金曜日と週末を利用してアメリカでCSSGという研究チームの会議に参加してきました。
この研究チームは世界中の数十か所の大学や公立病院の側弯症をたくさん行っている先生方で構成されているチームで、毎年このチームから、手術成績などの結果を大きな学会で報告しています。
木曜の夜に出て機内で寝て、起きるとアメリカ時間の同日の午後に到着し、
帰りはアメリカの土曜日の深夜に出ると日本の早朝に羽田に着くというフライトで行ったのですが、
夜寝ている時間に飛行機で現地までいけるので、時間をとても効率的に使うことができました。
東京に住んでいる人間にとって、ますます外国は近くなっているのですね。
ところで、会議の目的はおもに、今年の大きな脊椎の学会に(CSSG:Complex Spine Study Group)としてどのような発表を行うのかを話し合い、実際に担当者を決めて、演題を作成するというものです。
アメリカまで行き、2日間ホテルに缶詰めになり、原稿を書くというなんだか合宿のような感じです。
総勢50人程度の集まりですので、普段はゆっくり話すことのできない、アメリカや欧州の偉い先生とも気軽に話せるのがよいところでしょうか。
今回も私の担当となったScheuermann's kyphosisという病気の演題づくりや、他の演題の作成協力などを行いました。夜も遅くまで、チームごとに演題を書くのですが、みんなだんだん酔っ払ってきて、本音が聞けて面白かったです。私は残念ながら風邪をこじらせており、お酒は控えました。
とりとめのない報告ですが、このような機会に日本人が参加するということはまだまだ我々の業界ではめずらしいことなので、これから少しでも日本人がこのような国際社会に入っていけるよう、勇気を奮い絞って今回も参加しました。
周囲は面識のある人もたくさんいますが、ほとんどは私の業界の中では大御所と呼ばれる人たちです。私は唯一のアジア人ですし、間違いなく最年少です。ですから、このアジア人の若造はいったい何だろうという目で見られることもあります。ですが、正式にこのCSSGのメンバーであるということを自分に言い聞かせて、勇気を出してどんどん意見を述べていきます。
そうすると、ちょっと認めてもらえるのです。
毎度この繰り返しですが、これを乗り越えなければ次はないだろうし、一度でも行くのを躊躇したり、
逃げてしまえば、もう2度と参加できなくなるだろうと、自分なりに精いっぱい勇気を出して参加しているつもりです。
ところで、会議中、ボスのDr. Boachieから今年の春のFOCOS TRIP(ガーナにおける重症の側弯症手術のボランティアチームでも医療)に正式の招待されました。
何回かこのブログでも書きましたが、例年希望者は医師だけで50人以上いるので、招待されることは
自分の中では大変な名誉です。エイズなどの感染症や伝染病も怖いですが、そんなことも言ってはいられないので、今年も行くことに決めました。出発は4月下旬ですから、あと3カ月です。
身震いしますが、1人でも多くの子どもたちを助けられるよう、今年も持ちうる限りのすべての能力を出して、全身全霊を込めて頑張っていきたいと思います。
妻から、あなたはDr. Boachieに会うといつも元気になるわねと言われました。
わたしもいつかそんな人間になれるよう、毎日頑張っていきたいと思います。
この研究チームは世界中の数十か所の大学や公立病院の側弯症をたくさん行っている先生方で構成されているチームで、毎年このチームから、手術成績などの結果を大きな学会で報告しています。
木曜の夜に出て機内で寝て、起きるとアメリカ時間の同日の午後に到着し、
帰りはアメリカの土曜日の深夜に出ると日本の早朝に羽田に着くというフライトで行ったのですが、
夜寝ている時間に飛行機で現地までいけるので、時間をとても効率的に使うことができました。
東京に住んでいる人間にとって、ますます外国は近くなっているのですね。
ところで、会議の目的はおもに、今年の大きな脊椎の学会に(CSSG:Complex Spine Study Group)としてどのような発表を行うのかを話し合い、実際に担当者を決めて、演題を作成するというものです。
アメリカまで行き、2日間ホテルに缶詰めになり、原稿を書くというなんだか合宿のような感じです。
総勢50人程度の集まりですので、普段はゆっくり話すことのできない、アメリカや欧州の偉い先生とも気軽に話せるのがよいところでしょうか。
今回も私の担当となったScheuermann's kyphosisという病気の演題づくりや、他の演題の作成協力などを行いました。夜も遅くまで、チームごとに演題を書くのですが、みんなだんだん酔っ払ってきて、本音が聞けて面白かったです。私は残念ながら風邪をこじらせており、お酒は控えました。
とりとめのない報告ですが、このような機会に日本人が参加するということはまだまだ我々の業界ではめずらしいことなので、これから少しでも日本人がこのような国際社会に入っていけるよう、勇気を奮い絞って今回も参加しました。
周囲は面識のある人もたくさんいますが、ほとんどは私の業界の中では大御所と呼ばれる人たちです。私は唯一のアジア人ですし、間違いなく最年少です。ですから、このアジア人の若造はいったい何だろうという目で見られることもあります。ですが、正式にこのCSSGのメンバーであるということを自分に言い聞かせて、勇気を出してどんどん意見を述べていきます。
そうすると、ちょっと認めてもらえるのです。
毎度この繰り返しですが、これを乗り越えなければ次はないだろうし、一度でも行くのを躊躇したり、
逃げてしまえば、もう2度と参加できなくなるだろうと、自分なりに精いっぱい勇気を出して参加しているつもりです。
ところで、会議中、ボスのDr. Boachieから今年の春のFOCOS TRIP(ガーナにおける重症の側弯症手術のボランティアチームでも医療)に正式の招待されました。
何回かこのブログでも書きましたが、例年希望者は医師だけで50人以上いるので、招待されることは
自分の中では大変な名誉です。エイズなどの感染症や伝染病も怖いですが、そんなことも言ってはいられないので、今年も行くことに決めました。出発は4月下旬ですから、あと3カ月です。
身震いしますが、1人でも多くの子どもたちを助けられるよう、今年も持ちうる限りのすべての能力を出して、全身全霊を込めて頑張っていきたいと思います。
妻から、あなたはDr. Boachieに会うといつも元気になるわねと言われました。
わたしもいつかそんな人間になれるよう、毎日頑張っていきたいと思います。
スポーツと側弯の関係
以前にもご紹介しましたが、側弯症の手術を行っても、プロスポーツ選手になっている人もいます。
アメリカ側弯症学会のスポークスレディもやっている全米女子プロゴルフ協会LPGAに所属して、
今年もナビスコ杯などに勝利したステイシールイスが有名です。
いっぽうで以前から特定のスポーツを行っている女子選手の中で側弯症が多いこともわかっています。
もっとも有名な論文が、世界一権威のある雑誌New England journal of Medicineに昔掲載された論文
Scoliosis and fractures in young ballet dancers. Relation to delayed menarche and secondary amenorrhea.
Warren MP, Brooks-Gunn J, Hamilton LH, Warren LF, Hamilton WG.
N Engl J Med. 1986 May 22;314(21):1348-53.
という論文です。
コロンビア大学から発表されたこの論文は有名なNYにあるバレエカンパニーのプロのバレエダンサーの中に発生する側弯症の率を一般人口と比べたものです。
一般的に人口の数パーセントで側弯症があり、このうち20度以上のものは0.5%ほどだと報告されていますが、バレエダンサーの側弯症有病率はなんと
24%!!
ということでした。
理由として彼らは、ダンサーたちは過激な低栄養により、初潮を迎えるのが平均14.5歳と極めて遅いため、女性ホルモンが少ない状態が続くことが影響しているのではないかと推測しています。
非常に興味深い論文です。
女性ホルモンの側弯症への影響は完全に明らかになったわけではありませんが、この結果は側弯症の進行に対する女性ホルモンの重要性を強く示唆しています。
そしてもう一つは彼女たちの極めて高い体の柔軟性でしょう。
神経の病気による麻痺に伴い側弯症が発生することは広く知られています。
脊椎をささえられないからです。
これと同じことが、彼女たちにも起こっているかの可能性があります。
このことは神経や脳の病気でなくても筋力が弱いまたは関節がとてもゆるいと側弯症が進む可能性があることを示唆しています。
また、器械体操選手の側弯症の有病率に関する報告もあります。
Tanchev PI, Dzherov AD, Parushev AD, Dikov DM, Todorov MB.
Scoliosis in rhythmic gymnasts.
Spine (Phila Pa 1976). 2000 Jun 1;25(11):1367-72.
器械体操先週の中での側弯症症の比率はとても高く、12%もあるようです。
この原因として彼らは、関節の異常な柔軟性、左右非対称は運動負荷、初潮を迎えるのが遅いことをリスクとして挙げています。
また、水泳選手の中で見られる側弯症に関する論文として
Scoliosis in swimmers.
Becker TJ.
Clin Sports Med. 1986 Jan;5(1):149-58.
という論文があります。
これまでの流れと同じように水泳選手にもやはり側弯症は多く、7%くらいいるということでした。
この論文の興味深い点は、ほぼすべての選手がきき腕の反対側に側弯の頂椎が来ているということです。
通常特発性側弯症では右に頂椎がくる右とつになるのですが、水泳選手では利き手の反対、多くの場合は左とつになるのだそうです。かれらは水泳の手の使い方が側弯症を進行させるのだろうと結論しています。
ここで、僕は、そうかそれなら、右とつで右利きの子には水泳をさせたら良いのではないかと思ったのですが、
効果があるというエビデンスはないのだそうです。
残念
それではみなさんよいお年を。
アメリカ側弯症学会のスポークスレディもやっている全米女子プロゴルフ協会LPGAに所属して、
今年もナビスコ杯などに勝利したステイシールイスが有名です。
いっぽうで以前から特定のスポーツを行っている女子選手の中で側弯症が多いこともわかっています。
もっとも有名な論文が、世界一権威のある雑誌New England journal of Medicineに昔掲載された論文
Scoliosis and fractures in young ballet dancers. Relation to delayed menarche and secondary amenorrhea.
Warren MP, Brooks-Gunn J, Hamilton LH, Warren LF, Hamilton WG.
N Engl J Med. 1986 May 22;314(21):1348-53.
という論文です。
コロンビア大学から発表されたこの論文は有名なNYにあるバレエカンパニーのプロのバレエダンサーの中に発生する側弯症の率を一般人口と比べたものです。
一般的に人口の数パーセントで側弯症があり、このうち20度以上のものは0.5%ほどだと報告されていますが、バレエダンサーの側弯症有病率はなんと
24%!!
ということでした。
理由として彼らは、ダンサーたちは過激な低栄養により、初潮を迎えるのが平均14.5歳と極めて遅いため、女性ホルモンが少ない状態が続くことが影響しているのではないかと推測しています。
非常に興味深い論文です。
女性ホルモンの側弯症への影響は完全に明らかになったわけではありませんが、この結果は側弯症の進行に対する女性ホルモンの重要性を強く示唆しています。
そしてもう一つは彼女たちの極めて高い体の柔軟性でしょう。
神経の病気による麻痺に伴い側弯症が発生することは広く知られています。
脊椎をささえられないからです。
これと同じことが、彼女たちにも起こっているかの可能性があります。
このことは神経や脳の病気でなくても筋力が弱いまたは関節がとてもゆるいと側弯症が進む可能性があることを示唆しています。
また、器械体操選手の側弯症の有病率に関する報告もあります。
Tanchev PI, Dzherov AD, Parushev AD, Dikov DM, Todorov MB.
Scoliosis in rhythmic gymnasts.
Spine (Phila Pa 1976). 2000 Jun 1;25(11):1367-72.
器械体操先週の中での側弯症症の比率はとても高く、12%もあるようです。
この原因として彼らは、関節の異常な柔軟性、左右非対称は運動負荷、初潮を迎えるのが遅いことをリスクとして挙げています。
また、水泳選手の中で見られる側弯症に関する論文として
Scoliosis in swimmers.
Becker TJ.
Clin Sports Med. 1986 Jan;5(1):149-58.
という論文があります。
これまでの流れと同じように水泳選手にもやはり側弯症は多く、7%くらいいるということでした。
この論文の興味深い点は、ほぼすべての選手がきき腕の反対側に側弯の頂椎が来ているということです。
通常特発性側弯症では右に頂椎がくる右とつになるのですが、水泳選手では利き手の反対、多くの場合は左とつになるのだそうです。かれらは水泳の手の使い方が側弯症を進行させるのだろうと結論しています。
ここで、僕は、そうかそれなら、右とつで右利きの子には水泳をさせたら良いのではないかと思ったのですが、
効果があるというエビデンスはないのだそうです。
残念
それではみなさんよいお年を。
側弯症の耳より情報
このブログや私のサイトでも側弯症の種類や 診断、治療などのご紹介をしてまいりましたが、インターネットでググってみても、なかなか、皆さんにわかりやすい日本語の新しくて正しい側弯症の紹介ページというのにお目にかかれません。昨夜久しぶりにScoliosis Research Society(SRS) (世界の側弯症の学会の中で最大かつもっとも信頼できる学会)のホームページを見ていたら、一部が日本語に対応になっており、特発性側弯症の診断や治療に関するページがありました。本来の英語のページの情報量から比べると圧倒的に少ない情報ですが、それでも、最も権威のある学会の現在の診断や基準を知ることができる貴重なページです。ぜひご覧ください。以下サイトのアドレスです。
http://www.srs.org/japanese/patients/
http://www.srs.org/japanese/patients/
骨密度は脊柱変形の手術成績に影響を与えるのか?
本日はお子さんの側弯症ではなく、成人の側弯症の中でも65歳以上の年齢で手術を行った場合の成績と合併症に関してです。2006年にSpineという雑誌に掲載された論文を御紹介します。
Instrumentation-related complications of multilevel fusions for adult spinal deformity patients over age 65: surgical considerations and treatment options in patients with poor bone quality.
DeWald CJ, Stanley T.
Spine (Phila Pa 1976). 2006 Sep 1;31(19 Suppl):S144-51.
Dewaldさんは脊椎のとても有名なテキストをたくさん書かれている大御所の先生です。
その先生のグループが行った65歳以上の患者さんで、脊柱の変形のために5つ以上脊椎を固定して、5年以上経過した38人の患者さんの結果をまとめた論文です。
気になるのはやはり合併症ですが、
固定したインプラントに起因すると思われる早期の合併症として、
脊椎固定部位の上での圧迫骨折や、固定した部位の椎弓根といわれるスクリューを打ち込むところの骨折が約13%見られたということです。
また、2年以上経過しての合併症として
隣接する部分の椎間板の変性、偽関節、脊椎固定部位の上での圧迫骨折、固定した部位の上部での後弯変形などが全体の26%に見られたということです。
これらの合併症が起こるリスク因子として、骨質が悪いことを挙げています。また、骨質が悪い患者さんのこのような合併症を減らすのにはインプラントだけでは限界があるだろうと結論付けています。
一方で我々も骨質が手術の成績に影響を与えるかを解析して報告しています。
Characterization of osteopenia/osteoporosisin adult scoliosis: does bone density affect surgical outcome?
Yagi M, King AB, Boachie-Adjei O.
Spine (Phila Pa 1976). 2011 Sep 15;36(20):1652-7.
私たちは成人の特発性側弯症の方の骨密度が一般の方より低いのかどうか、また骨密度が手術成績に影響を与えるのかどうか調べました。200人近い患者さんの中に骨粗鬆症の患者さんの割合は健康な同世代の方の中にいる骨粗鬆症の方の割合と同じで、成人側弯症の手術成績では骨密度と手術成績に因果関係は見られませんでした。
では、両者の結論の違いの原因はいったいなんでしょう?
1.対象患者さん
2.固定範囲
私たちの場合には骨密度の低い方は、固定範囲を長くとって、一つの脊椎にかかる負担を減らすようにしていました。そのことが偽関節やインプラントが抜けてしまうことがすくなかった原因だと思います。それから、Dewaldさんの患者さんたちよりやや平均年齢が若く50歳くらいだったことも大きく影響していると主ます。50代の方はやはり60代の方より健康ですから、このことも、隣接する部分の骨折の有無に影響していると思います。
隣接する椎間の後弯変形というのは現在大きな問題として取り上げられていて、私の専門分野でもあり、脊椎の横から見たときの骨の並びと密接な関連があることは知られていますが、この話はオタクすぎるので、割愛します。
いづれにしても、高齢で骨密度が低ければ、インプラントに起因する合併症は多く、これを減らすためには、それなりの工夫が必要だということになります。脊椎の並びの最適化、固定範囲の検討、骨の補強など。そして、これまでのところこれを完全に克服する方法はまだ見つかっていないということです。
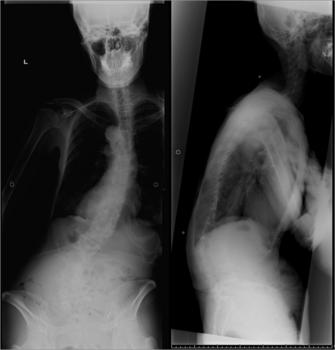
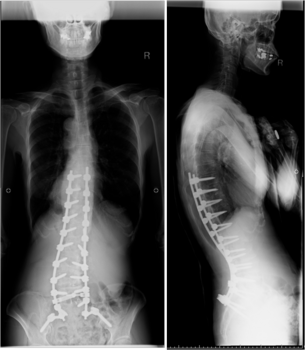
Instrumentation-related complications of multilevel fusions for adult spinal deformity patients over age 65: surgical considerations and treatment options in patients with poor bone quality.
DeWald CJ, Stanley T.
Spine (Phila Pa 1976). 2006 Sep 1;31(19 Suppl):S144-51.
Dewaldさんは脊椎のとても有名なテキストをたくさん書かれている大御所の先生です。
その先生のグループが行った65歳以上の患者さんで、脊柱の変形のために5つ以上脊椎を固定して、5年以上経過した38人の患者さんの結果をまとめた論文です。
気になるのはやはり合併症ですが、
固定したインプラントに起因すると思われる早期の合併症として、
脊椎固定部位の上での圧迫骨折や、固定した部位の椎弓根といわれるスクリューを打ち込むところの骨折が約13%見られたということです。
また、2年以上経過しての合併症として
隣接する部分の椎間板の変性、偽関節、脊椎固定部位の上での圧迫骨折、固定した部位の上部での後弯変形などが全体の26%に見られたということです。
これらの合併症が起こるリスク因子として、骨質が悪いことを挙げています。また、骨質が悪い患者さんのこのような合併症を減らすのにはインプラントだけでは限界があるだろうと結論付けています。
一方で我々も骨質が手術の成績に影響を与えるかを解析して報告しています。
Characterization of osteopenia/osteoporosisin adult scoliosis: does bone density affect surgical outcome?
Yagi M, King AB, Boachie-Adjei O.
Spine (Phila Pa 1976). 2011 Sep 15;36(20):1652-7.
私たちは成人の特発性側弯症の方の骨密度が一般の方より低いのかどうか、また骨密度が手術成績に影響を与えるのかどうか調べました。200人近い患者さんの中に骨粗鬆症の患者さんの割合は健康な同世代の方の中にいる骨粗鬆症の方の割合と同じで、成人側弯症の手術成績では骨密度と手術成績に因果関係は見られませんでした。
では、両者の結論の違いの原因はいったいなんでしょう?
1.対象患者さん
2.固定範囲
私たちの場合には骨密度の低い方は、固定範囲を長くとって、一つの脊椎にかかる負担を減らすようにしていました。そのことが偽関節やインプラントが抜けてしまうことがすくなかった原因だと思います。それから、Dewaldさんの患者さんたちよりやや平均年齢が若く50歳くらいだったことも大きく影響していると主ます。50代の方はやはり60代の方より健康ですから、このことも、隣接する部分の骨折の有無に影響していると思います。
隣接する椎間の後弯変形というのは現在大きな問題として取り上げられていて、私の専門分野でもあり、脊椎の横から見たときの骨の並びと密接な関連があることは知られていますが、この話はオタクすぎるので、割愛します。
いづれにしても、高齢で骨密度が低ければ、インプラントに起因する合併症は多く、これを減らすためには、それなりの工夫が必要だということになります。脊椎の並びの最適化、固定範囲の検討、骨の補強など。そして、これまでのところこれを完全に克服する方法はまだ見つかっていないということです。


側弯症手術の長期予後
今日は18歳までに特発性側弯症のために手術を行ったお子さんの長期的な手術の成績に関しての報告です。
側弯症の手術の際には、多くのが場合に脊椎を長い範囲固定することが基本でありますので、このようなことを行って、将来どのよう問題が出るのかは、非常に大切な治療のポイントだと思います。
これまでにも、初期の側弯症治療の際に用いられていた、Harrington Rod等の長期的な成績は報告されていて、多くの場合、このRodの特性上、脊椎が側面からみた場合に生理的な弯曲を失ってしまう(前面から見たときの弯曲:側弯を上下gに引っ張って治すのと引き換えに)ため、隣接する固定部位の障害のための手術や、まっすぐになってしまったことによると思われる姿勢の問題に起因する腰痛や能力低下のための手術が必要になる場合が多いということは分かっていました。しかし、その後道具と方法は進化して、(詳しくは私のサイト:側弯症とたたかおうをご覧ください https://sites.google.com/site/gawawanzhengtotatakaou/)、側面から見て背骨の生理的な弯曲を治しながら、側ワンも治すことができるようになりました。さて、それでは長期成績はどうかというところです。
これは私の所属していたNYのHospital for Special SurgeryというところのDr. Greenによって本年発表された論文です。私も在籍時には一緒にデータの解析をした記憶があります。Spineという雑誌に掲載され、
Spine (Phila Pa 1976). 2011 Nov 1;36(23):1948-54.
Long-term magnetic resonance imaging follow-up demonstrates minimal transitional level lumbar disc degeneration after posterior spine fusion for adolescent idiopathic scoliosis.
とうタイトルで、18歳までに特発性側弯症のために手術を行い術後10年以上たった方の腰椎のMRIを撮影して、Harrington Rodで問題となっていた、固定した脊椎に隣接する部分(当然器械的な負荷が最もかかると予測される部分)の椎間板がどのようになっているかということでした。
まず手術後の成績としては、良い成績が長期間維持され、患者さんの満足度も高いということがわかりました。
また、MRIでは隣接する椎間板の変性で問題となった方は1名だけで(20人中)、そのほかの方は目立った椎間板の変性はないということでした。しかし一方で、腰椎の中で最も元来負荷のかかる仙骨と第5腰椎の間の椎間板の変性を認め、また腰痛等のためにたまに鎮痛剤を使う方は3人見られた(15%)ということです。しかしトータルで見るととても良好な結果が10年以上維持されているということです。
この論文で大切なのは昔のHarrington Rodが多くの場合10年以内に隣接椎間や固定した範囲の中に問題をおkしていたのに比較して、最近の方法ではその発生をかなり低く抑えられるということでした。
一方で個人的には10年経過しても患者さんたちはまだ20代ですから、相対的に健康です。50代60代になり、健康な方でも椎間板の変性や腰痛が発生する時期に、現代の固定方法がその発生率や程度にどの程度影響するかを知る必要があるでしょう。
ですが、医学は日進月歩ですから、50年後にはおそらく今の方法とは全く異なった方法で、この病気が治療されていることでしょうから、なかなかむずかしところですね。
これは側ワンの治療に限ったことではないですよね。
たとえば近視の治療に使うコンタクトレンズだって50年間使用した場合に角膜に与える影響は誰にもまだわかっていないですよね。
ですから、医師としては病気の原因を知り、その治療の歴史を知り、現在を知り、未来を予想し、正しいと思える治療を行うのがその務めですね。
側弯症の手術の際には、多くのが場合に脊椎を長い範囲固定することが基本でありますので、このようなことを行って、将来どのよう問題が出るのかは、非常に大切な治療のポイントだと思います。
これまでにも、初期の側弯症治療の際に用いられていた、Harrington Rod等の長期的な成績は報告されていて、多くの場合、このRodの特性上、脊椎が側面からみた場合に生理的な弯曲を失ってしまう(前面から見たときの弯曲:側弯を上下gに引っ張って治すのと引き換えに)ため、隣接する固定部位の障害のための手術や、まっすぐになってしまったことによると思われる姿勢の問題に起因する腰痛や能力低下のための手術が必要になる場合が多いということは分かっていました。しかし、その後道具と方法は進化して、(詳しくは私のサイト:側弯症とたたかおうをご覧ください https://sites.google.com/site/gawawanzhengtotatakaou/)、側面から見て背骨の生理的な弯曲を治しながら、側ワンも治すことができるようになりました。さて、それでは長期成績はどうかというところです。
これは私の所属していたNYのHospital for Special SurgeryというところのDr. Greenによって本年発表された論文です。私も在籍時には一緒にデータの解析をした記憶があります。Spineという雑誌に掲載され、
Spine (Phila Pa 1976). 2011 Nov 1;36(23):1948-54.
Long-term magnetic resonance imaging follow-up demonstrates minimal transitional level lumbar disc degeneration after posterior spine fusion for adolescent idiopathic scoliosis.
とうタイトルで、18歳までに特発性側弯症のために手術を行い術後10年以上たった方の腰椎のMRIを撮影して、Harrington Rodで問題となっていた、固定した脊椎に隣接する部分(当然器械的な負荷が最もかかると予測される部分)の椎間板がどのようになっているかということでした。
まず手術後の成績としては、良い成績が長期間維持され、患者さんの満足度も高いということがわかりました。
また、MRIでは隣接する椎間板の変性で問題となった方は1名だけで(20人中)、そのほかの方は目立った椎間板の変性はないということでした。しかし一方で、腰椎の中で最も元来負荷のかかる仙骨と第5腰椎の間の椎間板の変性を認め、また腰痛等のためにたまに鎮痛剤を使う方は3人見られた(15%)ということです。しかしトータルで見るととても良好な結果が10年以上維持されているということです。
この論文で大切なのは昔のHarrington Rodが多くの場合10年以内に隣接椎間や固定した範囲の中に問題をおkしていたのに比較して、最近の方法ではその発生をかなり低く抑えられるということでした。
一方で個人的には10年経過しても患者さんたちはまだ20代ですから、相対的に健康です。50代60代になり、健康な方でも椎間板の変性や腰痛が発生する時期に、現代の固定方法がその発生率や程度にどの程度影響するかを知る必要があるでしょう。
ですが、医学は日進月歩ですから、50年後にはおそらく今の方法とは全く異なった方法で、この病気が治療されていることでしょうから、なかなかむずかしところですね。
これは側ワンの治療に限ったことではないですよね。
たとえば近視の治療に使うコンタクトレンズだって50年間使用した場合に角膜に与える影響は誰にもまだわかっていないですよね。
ですから、医師としては病気の原因を知り、その治療の歴史を知り、現在を知り、未来を予想し、正しいと思える治療を行うのがその務めですね。
側弯症手術の成功率向上
先日側弯症の合併症に関する発表のためにシカゴに行ってきました。スケジュールがとてもタイトで、肉体的にはきつかったのですが、長く休んで他のスタッフや自分の患者さんの迷惑をかけては本末転倒ですので、個人的には自分の発表のない学会にはいかない。というルールを原則としてもっています。今回も発表当日に会場に着くという予定を組んで、我ながら無理しているなと少し反省しました。ところで、学会では自分の発表や他の人の発表を聞くのも大事なのですが、それらの多くはいづれ近い将来論文としてどこかの雑誌に掲載されるものです。ですから、これらの関してはよっぽど自分で質問したい事項でもなければ、参加しなくてもよいわけです。ところが、学会のバックステージである、夜の会合や、いろ色なメーカとの交渉、最新の機器の発表や開発中の機器の視察等のためには、やはり参加することが必須となります。また、そこで自分がこの業界にいることをやはり周囲の人たちに認知されなければ、その業界で生きていくことはできません。その際に自分の発表があると、”ああ、あの発表をしていた君だね。”ということで認識されやすくなります。そのようなことを繰り返すうちに、徐々にその社会の一員として認知されていくわけです。
私は本来人付き合いはあまり得意でなく、パーティーやはじめての人との会合、、ましてや外国人ということになると気後れしてしまうのが本音です。ですが、そこは勇気を振り絞って参加し、国際社会の一員になることが、ひいては日本の患者さんのためになると信じて、頑張っているつもりです。
ところで、今回の学会で興味深い製品が1つあります。これは特に日本人に向いているのではないかということで、その会社の方ともずいぶん話をしました。
側弯症などの大きな範囲で脊椎を固定する際にいつも問題になるのは、骨が一部癒合しないということです。特に高齢者では、骨癒合が得られる確率は下がります。これを改善するために欧米では牛の成分から抽出したBone Morphogenetic Protein(BMP)という強力に骨癒合を誘導する物質を術中に骨に加えます。また、死体から摘出した骨を大量に貯蔵して、それを必要な分だけ使うという方法を併用しています。しかし日本では、狂牛病の問題や安全性への懸念などで、BMPを使えるめどはまだ立っておらす、また死体や他人から手術の際などに不要な際に採取した骨を使用するというのも、法律上、日本人の遺体に対する観点から、めどが立っていません。(日本では体の一部を搬送するには毎回許可が必要で、手術の際に貯蔵しておいたところから運ぶことや、採取することそのものも難し状況です。)
ですからこれに代わる方法を考えないとならないわけですが、今回発見したのが、術中に患者さん自身の腰の骨(骨盤)から骨髄を採取して遠心分離にかけて、幹細胞という骨に分化する細胞を採取し、また、それを誘導する成分を抽出して、これを術中に使用するというものです、かなり有望な結果が期待できるようです。
他人のものでも合成物でもないので安全ですが1つ問題があり、どうやって利益を上げるかということです。BMPも他人の骨もこの器械もとても高額ですが、アメリカでは患者さん自身が負担します。日本の制度ですとそれはできないですから、仮に病院が負担するとなると倒産してしまいます。そうなりと、この方法自体を特殊な技術として、厚生省に認可してもらって、使用するたびに手技料として、保険で賄うということになります。これには莫大な時間がかかるでしょう。
いつも最後は厚生省がいつ認可してくれるかということになるのです。
新しいインプラントも、あたらしい技術も、認可されなければ使用できないのです。
日本人が一般的に保守的な民族であるということを充分理解しつつも、あたらしい機器や技術をどのタイミングで認可するか、安全性をどの程度担保するかという点に関して、もう一度議論する必要があると思います。
以下が会社のサイトです。
http://www.spinesmithusa.com/
私は本来人付き合いはあまり得意でなく、パーティーやはじめての人との会合、、ましてや外国人ということになると気後れしてしまうのが本音です。ですが、そこは勇気を振り絞って参加し、国際社会の一員になることが、ひいては日本の患者さんのためになると信じて、頑張っているつもりです。
ところで、今回の学会で興味深い製品が1つあります。これは特に日本人に向いているのではないかということで、その会社の方ともずいぶん話をしました。
側弯症などの大きな範囲で脊椎を固定する際にいつも問題になるのは、骨が一部癒合しないということです。特に高齢者では、骨癒合が得られる確率は下がります。これを改善するために欧米では牛の成分から抽出したBone Morphogenetic Protein(BMP)という強力に骨癒合を誘導する物質を術中に骨に加えます。また、死体から摘出した骨を大量に貯蔵して、それを必要な分だけ使うという方法を併用しています。しかし日本では、狂牛病の問題や安全性への懸念などで、BMPを使えるめどはまだ立っておらす、また死体や他人から手術の際などに不要な際に採取した骨を使用するというのも、法律上、日本人の遺体に対する観点から、めどが立っていません。(日本では体の一部を搬送するには毎回許可が必要で、手術の際に貯蔵しておいたところから運ぶことや、採取することそのものも難し状況です。)
ですからこれに代わる方法を考えないとならないわけですが、今回発見したのが、術中に患者さん自身の腰の骨(骨盤)から骨髄を採取して遠心分離にかけて、幹細胞という骨に分化する細胞を採取し、また、それを誘導する成分を抽出して、これを術中に使用するというものです、かなり有望な結果が期待できるようです。
他人のものでも合成物でもないので安全ですが1つ問題があり、どうやって利益を上げるかということです。BMPも他人の骨もこの器械もとても高額ですが、アメリカでは患者さん自身が負担します。日本の制度ですとそれはできないですから、仮に病院が負担するとなると倒産してしまいます。そうなりと、この方法自体を特殊な技術として、厚生省に認可してもらって、使用するたびに手技料として、保険で賄うということになります。これには莫大な時間がかかるでしょう。
いつも最後は厚生省がいつ認可してくれるかということになるのです。
新しいインプラントも、あたらしい技術も、認可されなければ使用できないのです。
日本人が一般的に保守的な民族であるということを充分理解しつつも、あたらしい機器や技術をどのタイミングで認可するか、安全性をどの程度担保するかという点に関して、もう一度議論する必要があると思います。
以下が会社のサイトです。
http://www.spinesmithusa.com/
シカゴで脊椎の学会に参加しています。
昨日からシカゴで北米の脊椎学会NASS)という脊椎の学会としては一番大きな学会に発表のため来ています。
水曜日に日本を出発して、水曜日にシカゴに到着して、当日に発表をして、そのあと夜11時ごろまで新しい手術方法のトレーニングを受けるという,なかなか忙しくそして長い一日でした。
今回の発表は成人の側弯症の固定範囲の隣接する部分に起こる問題を長期にわたって経過を観察したもので、たくさんの質問を頂き,とても盛況でした。
ところで、この手術でももちろんそうなのですが、我々脊椎外科医は手術でインプラントとよばれる器械をたくさん使います.
これはおもに相手が"骨"とい硬い組織であるから、内臓よりも、金属などを用いて固定するような操作が多いためだと思います。
ですから、脊椎外科医にとって質の良い、新しいインプラントやテクノロジーは自分の手足のようなものなのです。わたしもにもこの器械なら自分の手足のように使いこなせるというインプラントがあります。
みなさんが新しいスマートフォンやパソコン、新しい車などを手に入れるとそれに伴い多くの利益が得られ、なかには生活が劇的に変わる場合もありますよね。
ですから、多くの場合、電化製品でも車でもiphoneですら、ほぼ世界の主要なところでは同時、あるいはほぼ同時に入手できるのですが、脊椎の器械に関してはかなりの時差があります。
もちろん安全性を担保しなければならないものですから、この部分をおろそかにすることはできませんが、これに関しては医療器械に限ったことではないですよね。
自動車だって、ブレーキやハンドル、など多くの部分が安全でなければならないわけですし、携帯電話だって同じですよね。
これらの分野では世界同時に発売することができているはずのことが、脊椎の器械ではできない。
愛金は抗がん剤や多くの薬がごく短い時差で使用できるようになりましたね。
脊椎の器械でもこの常識的な流れに沿ってほしいと強く思います。
毎回アメリカに行って器械を見てトレーニングを受けるたびに、これが使えればもっと良い手術ができるのにと忸怩(じくじ)たる思いです。
こちらは最高気温が8度くらいと、暖かい日本と比べるとずっと寒いです。
今年もあと2カ月ですね。
それでは。
水曜日に日本を出発して、水曜日にシカゴに到着して、当日に発表をして、そのあと夜11時ごろまで新しい手術方法のトレーニングを受けるという,なかなか忙しくそして長い一日でした。
今回の発表は成人の側弯症の固定範囲の隣接する部分に起こる問題を長期にわたって経過を観察したもので、たくさんの質問を頂き,とても盛況でした。
ところで、この手術でももちろんそうなのですが、我々脊椎外科医は手術でインプラントとよばれる器械をたくさん使います.
これはおもに相手が"骨"とい硬い組織であるから、内臓よりも、金属などを用いて固定するような操作が多いためだと思います。
ですから、脊椎外科医にとって質の良い、新しいインプラントやテクノロジーは自分の手足のようなものなのです。わたしもにもこの器械なら自分の手足のように使いこなせるというインプラントがあります。
みなさんが新しいスマートフォンやパソコン、新しい車などを手に入れるとそれに伴い多くの利益が得られ、なかには生活が劇的に変わる場合もありますよね。
ですから、多くの場合、電化製品でも車でもiphoneですら、ほぼ世界の主要なところでは同時、あるいはほぼ同時に入手できるのですが、脊椎の器械に関してはかなりの時差があります。
もちろん安全性を担保しなければならないものですから、この部分をおろそかにすることはできませんが、これに関しては医療器械に限ったことではないですよね。
自動車だって、ブレーキやハンドル、など多くの部分が安全でなければならないわけですし、携帯電話だって同じですよね。
これらの分野では世界同時に発売することができているはずのことが、脊椎の器械ではできない。
愛金は抗がん剤や多くの薬がごく短い時差で使用できるようになりましたね。
脊椎の器械でもこの常識的な流れに沿ってほしいと強く思います。
毎回アメリカに行って器械を見てトレーニングを受けるたびに、これが使えればもっと良い手術ができるのにと忸怩(じくじ)たる思いです。
こちらは最高気温が8度くらいと、暖かい日本と比べるとずっと寒いです。
今年もあと2カ月ですね。
それでは。
新しい側弯症手術方法
本日は新しい側弯症の手術方法のご紹介です。
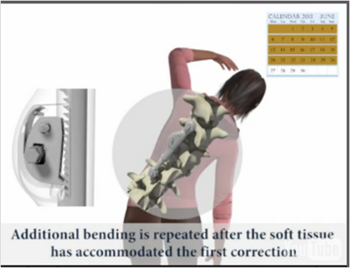
特発性側弯症の多くのものは成長期に起こりますから、カーブは柔らかい場合が多く、体を左右に曲げるとまっすぐに近くなることはよく知られていることです。このことを利用した手術方法が新たにイスラエルのApifixという会社から発表されました。実はこの方法を以前から僕自身も考えていたのですが、先を越されたなあという感じがしています。
カーブの曲がりがきついところに上下1つずつボルトを入れて、これをラチェットが付いているバーでつなぎます。術後痛みが落ち着いたら患者さんに体を倒してもらうたびにカーブは伸びで、ラチェットですから元には戻らず、時折本人に体を倒してもらうことでどんどん矯正されるというものです。
最終的にはおそらく固定が必要になると思いますが、カーブの大きさをコントロールすることで固定範囲を限られたものにする可能性が高いと思われます。
長期経過をみて、いいものであればぜひ日本に輸入してもらいたいと思っています。
以下はホームページです。
http://www.apifix.com/default.asp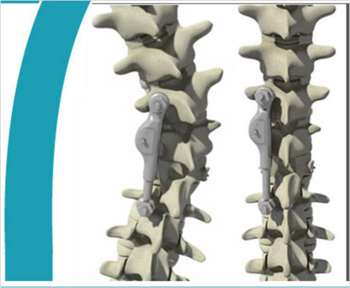
特発性側弯症の多くのものは成長期に起こりますから、カーブは柔らかい場合が多く、体を左右に曲げるとまっすぐに近くなることはよく知られていることです。このことを利用した手術方法が新たにイスラエルのApifixという会社から発表されました。実はこの方法を以前から僕自身も考えていたのですが、先を越されたなあという感じがしています。
カーブの曲がりがきついところに上下1つずつボルトを入れて、これをラチェットが付いているバーでつなぎます。術後痛みが落ち着いたら患者さんに体を倒してもらうたびにカーブは伸びで、ラチェットですから元には戻らず、時折本人に体を倒してもらうことでどんどん矯正されるというものです。
最終的にはおそらく固定が必要になると思いますが、カーブの大きさをコントロールすることで固定範囲を限られたものにする可能性が高いと思われます。
長期経過をみて、いいものであればぜひ日本に輸入してもらいたいと思っています。
以下はホームページです。
http://www.apifix.com/default.asp


アフリカの病院建設の経過報告
無沙汰しています。
いま私はSRSという学会での発表のためアメリカ、ケンタッキー州のルイビルというところに来ています。
成人の側弯症の合併症に関する発表で、なんとか無事に終えることができました。この学会は世界中から側側弯症の治療を専門にする医師が集う、最も格式高い学会で、演題発表は採択される確率が10%以下ですから、狭き関門です昨年、今年は無事この関門をクリアできましたから、来年以降も頑張って毎年この場所で研究成果を報告できるようにしたいものです。
毎度のことですが、学会というのは昼の学会場で他の先生方の発表を聞いて勉強することも大事ですが、それ以上に休憩時間や夜の食事会などで、ソサエティーのメンバーと話し合い、その中の一員として認められることが大事なんだなと実感しました。今回もこれまでにすでに知り合った多くの世界中のドクターに加えて、新たに何人かの知り合いを作ることができました。この活動を継続して、ソサエティーの一員となり、はじめて、学会という国際社会で認められるのだろうなと思います。
それから、私が毎年参加しているFOCOSというガーナで行っているボランティア団体(重症の側弯症の子どもたちの手術をボランティアで行います。)にも大きな進展がありました。
この団体は私のボス(Dr.Oheneba Boachie-Adjei)がfounderとなっているのですが、かねてからガーナに建設中だった新病院が対にほぼ完成し、外来部門はすでに開始したとのことで、年末からこのあたらしい病院で手術も行うことができるそうです。これまでの訪問では、ガーナの病院を訪問の旅に借りて、毎回の限られた数週間の中で50件以上の手術を行うという大変ハードなものでした。私自身も、経験したことがないほど、毎回疲労したのを覚えています。もちろん、いろいろな無理が出ますから、うまくいかない手術も出てきてしまうのが、悩みでした。
新病院ができれば、これまでのように一気にたくさんの手術をすることは必要なくなるので、スタッフの疲労度も軽減できますし、患者さんの負担も小さくなるということです。
他にも、この財団FOCOSに関してたくさん進展があったのですが、私のボスは本気でガーナに世界一の側弯症の病院を作ろうとしているのです。
1996年の開始当時は医師一人看護師一人で行っていたのが、15年経過したいまや、患者はアフリカ中から患者は集まり、スタッフも世界中から集まっています。それだけでなくこの財団で、アフリカ各地で、側弯症の早期発見のための啓蒙運動をしたり、アフリカ中から若い整形外科医師を招いて教育を行ったりしています。また、組織としての洗礼度も飛躍的に向上し、多くの委員会が立ち上げられ、私もいくつかの委員会のメンバーに選ばれました。この財団の活動はSRSのglobal outreach programという途上国でのこのような活動を行う委員会のパイロットモデルとなっており、この団体のメンバーがが世界中のこれらの活動を各地で支えています。
以下がFOCOSのサイトです。
英語ですがどうぞご興味のある方はご覧になってください。
http://www.orthofocos.org/
いま私はSRSという学会での発表のためアメリカ、ケンタッキー州のルイビルというところに来ています。
成人の側弯症の合併症に関する発表で、なんとか無事に終えることができました。この学会は世界中から側側弯症の治療を専門にする医師が集う、最も格式高い学会で、演題発表は採択される確率が10%以下ですから、狭き関門です昨年、今年は無事この関門をクリアできましたから、来年以降も頑張って毎年この場所で研究成果を報告できるようにしたいものです。
毎度のことですが、学会というのは昼の学会場で他の先生方の発表を聞いて勉強することも大事ですが、それ以上に休憩時間や夜の食事会などで、ソサエティーのメンバーと話し合い、その中の一員として認められることが大事なんだなと実感しました。今回もこれまでにすでに知り合った多くの世界中のドクターに加えて、新たに何人かの知り合いを作ることができました。この活動を継続して、ソサエティーの一員となり、はじめて、学会という国際社会で認められるのだろうなと思います。
それから、私が毎年参加しているFOCOSというガーナで行っているボランティア団体(重症の側弯症の子どもたちの手術をボランティアで行います。)にも大きな進展がありました。
この団体は私のボス(Dr.Oheneba Boachie-Adjei)がfounderとなっているのですが、かねてからガーナに建設中だった新病院が対にほぼ完成し、外来部門はすでに開始したとのことで、年末からこのあたらしい病院で手術も行うことができるそうです。これまでの訪問では、ガーナの病院を訪問の旅に借りて、毎回の限られた数週間の中で50件以上の手術を行うという大変ハードなものでした。私自身も、経験したことがないほど、毎回疲労したのを覚えています。もちろん、いろいろな無理が出ますから、うまくいかない手術も出てきてしまうのが、悩みでした。
新病院ができれば、これまでのように一気にたくさんの手術をすることは必要なくなるので、スタッフの疲労度も軽減できますし、患者さんの負担も小さくなるということです。
他にも、この財団FOCOSに関してたくさん進展があったのですが、私のボスは本気でガーナに世界一の側弯症の病院を作ろうとしているのです。
1996年の開始当時は医師一人看護師一人で行っていたのが、15年経過したいまや、患者はアフリカ中から患者は集まり、スタッフも世界中から集まっています。それだけでなくこの財団で、アフリカ各地で、側弯症の早期発見のための啓蒙運動をしたり、アフリカ中から若い整形外科医師を招いて教育を行ったりしています。また、組織としての洗礼度も飛躍的に向上し、多くの委員会が立ち上げられ、私もいくつかの委員会のメンバーに選ばれました。この財団の活動はSRSのglobal outreach programという途上国でのこのような活動を行う委員会のパイロットモデルとなっており、この団体のメンバーがが世界中のこれらの活動を各地で支えています。
以下がFOCOSのサイトです。
英語ですがどうぞご興味のある方はご覧になってください。
http://www.orthofocos.org/
小児麻痺に伴う脊椎の変形、側弯
御無沙汰しています。
すこし書き込みの間が空いてしまいました。
このサイトの掲載する内容としてどのようなことが適しているか、いろいろと考えていたら、少し無精になってしまったようです。
やはり、教科書に書いてあるようなことがよいのかなと最近は考えています。
なぜならばそういった専門書や論文の多くは英語で書いてありますし、購入して読破するにも専門用語が多すぎて理解に難渋しそうだからです。
今日は小児麻痺に代表される、神経や筋肉の病気のために体のバランスがとれず、側弯症が発症し、進んでしまうケースです。
神経・筋原性側弯症(Neuromuscular Scoliosis)
この日本語表記が正確かどうか自信がありませんが、脳などの中枢神経や筋肉の異常による結果として
脊椎が曲がってきてしまう側弯症の総称です。
神経性として中枢性の運動ニューロンと末梢性の運動ニューロンの両者ともに原因となります。
代表的なものに脳性まひによるもの、筋ジストロフィー(筋ジス)などがあります。
治療は多くの場合、コルセットなどの装具を側弯が小さいうちから使用して、進行すれば手術が必要になる場合もあるということです。
手術の目的は大きく2つに分かれます。
脳性まひといってもその程度は様々で、なかなかひとくくりにできるものではありませんよね。
そのなかで、1つのことに注目して大きく2つのグループに分けて考えてみます。
それは、歩ける患者さんか、そうでないかです。
歩ける患者さんの場合には、
側弯がそんなに大きくなくても、歩行のバランスを改善するために、
カーブが小さいうちでも手術をする場合もあります。
歩けない患者さんの場合には、
歩くことができない患者さんにとって手術はどんなメリットがあるのでしょう?
最大の目的は座った時のバランスを改善することです。
座れるようにすることです。
脳性まひをはじめとして、神経原性側弯症で歩くことができない方、なかでも重度の麻痺がある場合には、座位の保持も困難であり、
ご本人ももちろんご家族の負担も大変なものであろうと想像いたします。
骨盤も大きく左右に倒れてきて、椅子の形やサポートをさまざまに工夫されても、いよいよ座ることが難しくなってきますと、
とこずれができ悪化したり、仰向けで寝たきりのために、誤嚥による肺炎を繰り返したり、栄養状態が低下したりということが生じてきます。
これらの改善のための最終手段として手術があります。
これらの状態を改善するための手術はほとんどの場合、骨盤が横に倒れていることを治すことが手術成功のカギになってきますので、
骨盤を含めた背中の大部分を固定する手術が必要になることが多いのです。
以下が代表的な疾患です。
脳性まひ
髄膜瘤
脊髄空洞症
脊髄腫瘍
筋ジストロフィー
脊髄性筋委縮症(SMD: Spinal Muscular Atrophy)
Dysautonomia
ポリオ
Arthrogryposis
すこし書き込みの間が空いてしまいました。
このサイトの掲載する内容としてどのようなことが適しているか、いろいろと考えていたら、少し無精になってしまったようです。
やはり、教科書に書いてあるようなことがよいのかなと最近は考えています。
なぜならばそういった専門書や論文の多くは英語で書いてありますし、購入して読破するにも専門用語が多すぎて理解に難渋しそうだからです。
今日は小児麻痺に代表される、神経や筋肉の病気のために体のバランスがとれず、側弯症が発症し、進んでしまうケースです。
神経・筋原性側弯症(Neuromuscular Scoliosis)
この日本語表記が正確かどうか自信がありませんが、脳などの中枢神経や筋肉の異常による結果として
脊椎が曲がってきてしまう側弯症の総称です。
神経性として中枢性の運動ニューロンと末梢性の運動ニューロンの両者ともに原因となります。
代表的なものに脳性まひによるもの、筋ジストロフィー(筋ジス)などがあります。
治療は多くの場合、コルセットなどの装具を側弯が小さいうちから使用して、進行すれば手術が必要になる場合もあるということです。
手術の目的は大きく2つに分かれます。
脳性まひといってもその程度は様々で、なかなかひとくくりにできるものではありませんよね。
そのなかで、1つのことに注目して大きく2つのグループに分けて考えてみます。
それは、歩ける患者さんか、そうでないかです。
歩ける患者さんの場合には、
側弯がそんなに大きくなくても、歩行のバランスを改善するために、
カーブが小さいうちでも手術をする場合もあります。
歩けない患者さんの場合には、
歩くことができない患者さんにとって手術はどんなメリットがあるのでしょう?
最大の目的は座った時のバランスを改善することです。
座れるようにすることです。
脳性まひをはじめとして、神経原性側弯症で歩くことができない方、なかでも重度の麻痺がある場合には、座位の保持も困難であり、
ご本人ももちろんご家族の負担も大変なものであろうと想像いたします。
骨盤も大きく左右に倒れてきて、椅子の形やサポートをさまざまに工夫されても、いよいよ座ることが難しくなってきますと、
とこずれができ悪化したり、仰向けで寝たきりのために、誤嚥による肺炎を繰り返したり、栄養状態が低下したりということが生じてきます。
これらの改善のための最終手段として手術があります。
これらの状態を改善するための手術はほとんどの場合、骨盤が横に倒れていることを治すことが手術成功のカギになってきますので、
骨盤を含めた背中の大部分を固定する手術が必要になることが多いのです。
以下が代表的な疾患です。
脳性まひ
髄膜瘤
脊髄空洞症
脊髄腫瘍
筋ジストロフィー
脊髄性筋委縮症(SMD: Spinal Muscular Atrophy)
Dysautonomia
ポリオ
Arthrogryposis



